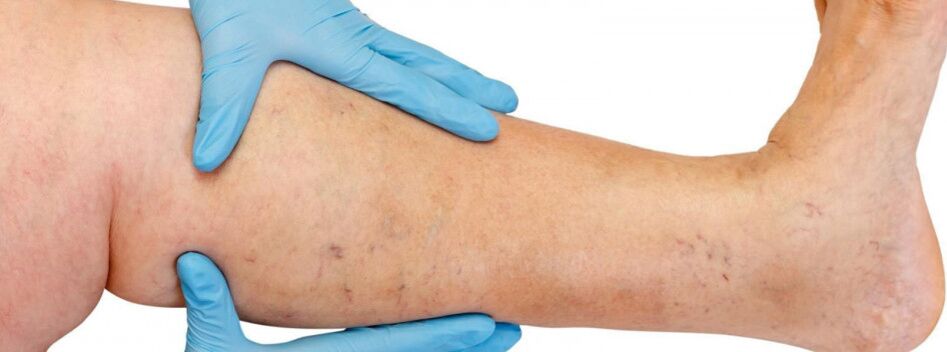
Анатомичната структура на венозната система на долните крайници е силно вариабилна. Познаването на индивидуалните характеристики на структурата на венозната система играе важна роля при оценката на данните от инструменталното изследване при избора на правилния метод на лечение.
Вените на долните крайници се делят на повърхностни и дълбоки. Повърхностната венозна система на долните крайници започва от венозните плексуси на пръстите на краката, които образуват венозната мрежа на дорзума на стъпалото и кожната дорзална дъга на стъпалото. От него изхождат медиалните и латералните маргинални вени, които преминават съответно в голямата и малката сафенозна вена. Голямата сафенова вена е най-дългата вена в тялото, съдържа от 5 до 10 двойки клапи, обикновено диаметърът й е 3-5 mm. Произхожда от долната трета на подбедрицата пред медиалния епикондил и се издига в подкожната тъкан на подбедрицата и бедрото. В слабините голямата вена сафена се влива в бедрената вена. Понякога голяма сафенова вена на бедрото и долната част на крака може да бъде представена от два или дори три ствола. Малката сафенова вена започва в долната трета на подбедрицата по протежение на страничната й повърхност. В 25% от случаите се влива в подколенната вена в областта на подколенната ямка. В други случаи малката сафенозна вена може да се издигне над подколенната ямка и да се влее в бедрената, голямата сафенова вена или в дълбоката вена на бедрото.
Дълбоките вени на дорзалното стъпало започват с дорзалните метатарзални вени на стъпалото, вливащи се в дорзалната венозна дъга на стъпалото, откъдето кръвта се влива в предните тибиални вени. На нивото на горната трета на подбедрицата предните и задните тибиални вени се сливат, образувайки подколенната вена, която е разположена странично и малко зад едноименната артерия. В областта на подколенната ямка, малката сафенова вена, вените на колянната става, се вливат в подколенната вена. Дълбоката вена на бедрото обикновено се влива в бедрената кост на 6-8 cm под ингвиналната гънка. Над ингвиналния лигамент този съд получава епигастралната вена, дълбоката вена, обграждаща илиума, и преминава във външната илиачна вена, която се слива с вътрешната илиачна вена в сакроилиачната става. Сдвоената обща илиачна вена започва след сливането на външната и вътрешната илиачна вена. Дясната и лявата обща илиачна вена се сливат и образуват долната празна вена. Представлява голям съд без клапи с дължина 19-20 см и диаметър 0, 2-0, 4 см. Долната празна вена има париетални и висцерални клонове, през които кръвта тече от долните крайници, долната част на торса, коремните органи и малкия таз.
Перфориращите (комуникиращи) вени свързват дълбоките вени с повърхностните. Повечето от тях имат клапи, разположени надфасциално и благодарение на които кръвта се движи от повърхностните вени към дълбоките. Има директни и индиректни перфорантни вени. Директните линии свързват директно дълбоките и повърхностните венозни мрежи, индиректните се свързват индиректно, т. е. първо се вливат в мускулната вена, която след това се влива в дълбоката.
По-голямата част от перфорантните вени произхождат от притоците, а не от ствола на голямата вена сафена. При 90% от пациентите перфорантните вени на медиалната повърхност на долната трета на крака са некомпетентни. На долната част на крака най-честата недостатъчност на перфориращите вени на Cockett, свързващи задния клон на голямата сафенова вена (вена на Леонардо) с дълбоки вени. В средната и долната третина на бедрото обикновено има 2-4 от най-постоянните перфорантни вени (Dodd, Gunther), директно свързващи ствола на голямата вена сафена с феморалната вена. При варикозна трансформация на малката сафенова вена най-често се наблюдават некомпетентни комуникативни вени на средната и долната третина на подбедрицата и в областта на латералния малеол.
Клинично протичане на заболяването
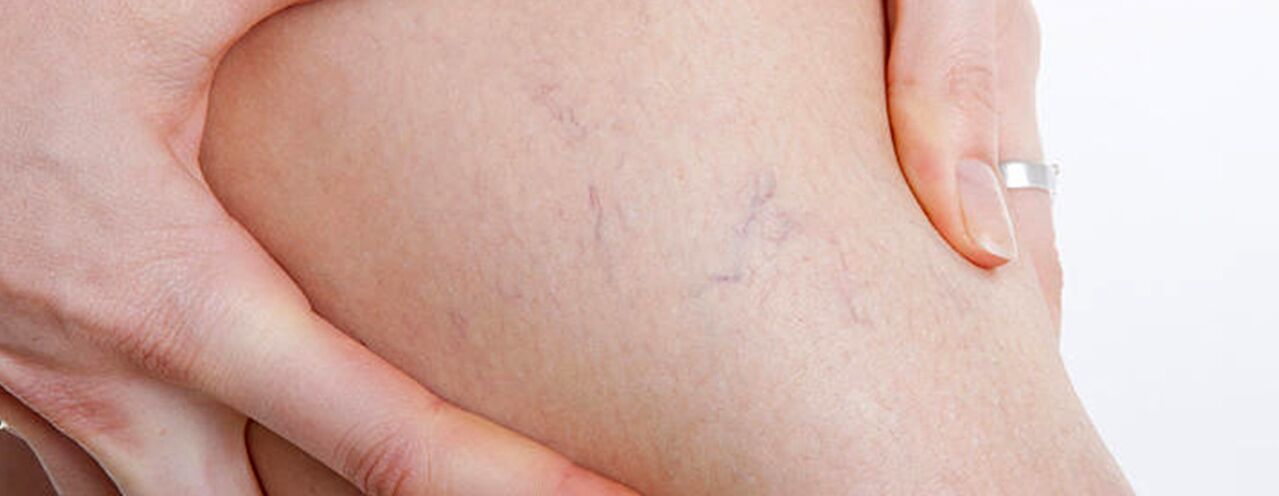
По принцип варикозното разширение се случва в системата на голямата сафена, по-рядко в системата на малката сафена и започва с притоците на ствола на вената на долния крак. Естественият ход на заболяването в началния етап е доста благоприятен, първите 10 години или повече, в допълнение към козметичния дефект, пациентите може да не се притесняват от нищо. В бъдеще, ако не се проведе своевременно лечение, започват да се присъединяват оплаквания от усещане за тежест, умора в краката и подуване след физическо натоварване (продължително ходене, стоене) или следобед, особено в горещия сезон. Повечето пациенти се оплакват от болки в краката, но при подробен разпит се установява, че това е именно усещането за пълнота, тежест и пълнота в краката. При дори кратка почивка и повдигнато положение на крайника, тежестта на усещанията намалява. Именно тези симптоми характеризират венозната недостатъчност на този етап от заболяването. Ако говорим за болка, е необходимо да се изключат други причини (артериална недостатъчност на долните крайници, остра венозна тромбоза, болки в ставите и др. ). Последващото прогресиране на заболяването, в допълнение към увеличаването на броя и размера на разширените вени, води до появата на трофични нарушения, по-често поради добавянето на некомпетентност на перфорантните вени и появата на клапна недостатъчност на дълбоките вени.
При недостатъчност на перфориращите вени трофичните нарушения са ограничени до всяка от повърхностите на долния крак (латерална, медиална, задна). Трофичните нарушения в началния етап се проявяват чрез локална хиперпигментация на кожата, след което се добавя удебеляване (индурация) на подкожната мастна тъкан към развитието на целулит. Този процес завършва с образуването на язвено-некротичен дефект, който може да достигне диаметър 10 cm или повече и да се простира дълбоко във фасцията. Типично място за възникване на венозни трофични язви е областта на медиалния малеол, но локализацията на язвите на подбедрицата може да бъде различна и множествена. На етапа на трофични нарушения се присъединява силен сърбеж, парене в засегнатата област; някои пациенти развиват микробна екзема. Болката в областта на язвата може да не е изразена, въпреки че в някои случаи е интензивна. На този етап от заболяването тежестта и подуването на крака стават постоянни.
Диагностика на разширени вени
Особено трудно е да се диагностицира предклиничният стадий на разширени вени, тъй като такъв пациент може да няма разширени вени на краката.
При такива пациенти погрешно се отхвърля диагнозата разширени вени на краката, въпреки че има симптоми на разширени вени, признаци, че пациентът има роднини, страдащи от това заболяване (наследствено предразположение), ултразвукови данни за първоначални патологични промени във венозната система.
Всичко това може да доведе до пропускане на сроковете за оптимално начало на лечението, образуване на необратими промени във венозната стена и развитие на много сериозни и опасни усложнения на разширените вени. Само когато заболяването бъде разпознато в ранен предклиничен стадий, става възможно да се предотвратят патологичните промени във венозната система на краката чрез минимален терапевтичен ефект върху разширените вени.
Избягването на различни видове диагностични грешки и поставянето на правилната диагноза е възможно само след задълбочен преглед на пациента от опитен специалист, правилното тълкуване на всичките му оплаквания, подробен анализ на историята на заболяването и максималната възможна информация, получена за най-модерното оборудване за състоянието на венозната система на краката (инструментални диагностични методи).
Понякога се извършва дуплексно сканиране, за да се определи точната локализация на перфорантните вени, изяснявайки вено-венозния рефлукс в цветен код. В случай на недостатъчност на клапите, техните платна престават да се затварят напълно по време на теста на Валсава или тестовете за компресия. Вентилната недостатъчност води до появата на вено-венозен рефлукс, висок, през некомпетентната сафенофеморална фистула и нисък, през некомпетентните перфориращи вени на крака. С помощта на този метод е възможно да се регистрира обратният поток на кръвта през пролабиращите платна на некомпетентна клапа. Ето защо нашата диагностика има многоетапен или многостепенен характер. В нормална ситуация диагнозата се поставя след ултразвукова диагностика и преглед от флеболог. Но в особено трудни случаи прегледът трябва да се извършва на етапи.
- първо се извършва задълбочен преглед и разпит от хирург флеболог;
- ако е необходимо, пациентът се насочва към допълнителни инструментални методи за изследване (дуплексно ангиосканиране, флебосцинтиграфия, лимфосцинтиграфия);
- пациентите със съпътстващи заболявания (остеохондроза, варикозна екзема, лимфовенска недостатъчност) са поканени да се консултират с водещи специалисти-консултанти по тези заболявания) или допълнителни методи на изследване;
- всички пациенти, които се нуждаят от операция, се консултират предварително от опериращия хирург и при необходимост от анестезиолога.
Лечение
Консервативното лечение е показано главно при пациенти, които имат противопоказания за хирургично лечение: според общото състояние, с леко разширение на вените, което причинява само козметични неудобства, в случай на отказ от хирургическа намеса. Консервативното лечение е насочено към предотвратяване на по-нататъшното развитие на заболяването. В тези случаи пациентите трябва да бъдат посъветвани да превържат засегнатата повърхност с еластична превръзка или да носят еластични чорапи, периодично да придават на краката хоризонтално положение, да изпълняват специални упражнения за стъпалото и подбедрицата (флексия и екстензия в глезенните и коленните стави) за активиране на мускулно-венозната помпа. Еластичната компресия ускорява и засилва притока на кръв в дълбоките вени на бедрото, намалява количеството на кръвта в сафенозните вени, предотвратява образуването на оток, подобрява микроциркулацията и допринася за нормализиране на метаболитните процеси в тъканите. Превързването трябва да започне сутрин, преди да станете от леглото. Превръзката се нанася с леко напрежение от пръстите на краката до бедрото със задължително улавяне на петата и глезенната става. Всеки следващ кръг на превръзката трябва да припокрива предишния наполовина. Препоръчва се използването на сертифициран терапевтичен трикотаж с индивидуален избор на степен на компресия (от 1 до 4). Пациентите трябва да носят удобни обувки с твърди подметки и ниски токчета, да избягват продължително стоене прав, тежък физически труд, работа в горещи и влажни помещения. Ако поради естеството на производствената дейност пациентът трябва да седи дълго време, тогава краката трябва да бъдат повдигнати, заменяйки специална стойка с необходимата височина под краката. Препоръчително е на всеки 1-1, 5 часа да ходите малко или да се повдигнете на пръсти 10-15 пъти. Получените контракции на мускулите на прасеца подобряват кръвообращението, подобряват венозния отток. По време на сън краката трябва да бъдат предадени в повдигнато положение.
На пациентите се препоръчва да ограничат приема на вода и сол, да нормализират телесното тегло, периодично да приемат диуретици, лекарства, които подобряват тонуса на вените / Според показанията се предписват лекарства, които подобряват микроциркулацията в тъканите. За лечение препоръчваме използването на нестероидни противовъзпалителни средства.
Основна роля в профилактиката на разширените вени играе физиотерапията. При неусложнени форми са полезни водни процедури, особено плуване, топли (не по-високи от 35 °) вани за крака с 5-10% разтвор на хранителна сол.
Компресионна склеротерапия
Все още се обсъждат показанията за инжекционна терапия (склеротерапия) при разширени вени. Методът се състои във въвеждането на склерозиращ агент в разширената вена, нейното по-нататъшно компресиране, разрушаване и склероза. Съвременните лекарства, използвани за тези цели, са доста безопасни, т. е. не предизвикват некроза на кожата или подкожната тъкан при екстравазално приложение. Някои специалисти използват склеротерапия за почти всички форми на разширени вени, докато други напълно отхвърлят метода. Най-вероятно истината е някъде по средата и има смисъл младите жени с началните стадии на заболяването да използват инжекционен метод на лечение. Единственото нещо е, че те трябва да бъдат предупредени за възможността от рецидив (по-висока, отколкото при операция), необходимостта от постоянно носене на фиксираща компресионна превръзка за дълго време (до 3-6 седмици), вероятността от няколко сесии.
Групата пациенти с разширени вени трябва да включва пациенти с телеангиектазии ("паякообразни вени") и ретикуларна дилатация на малки сафенозни вени, тъй като причините за тези заболявания са идентични. В този случай, заедно със склеротерапията, е възможно да се извършиперкутанна лазерна коагулация, но само след изключване на лезии на дълбоките и перфорантни вени.
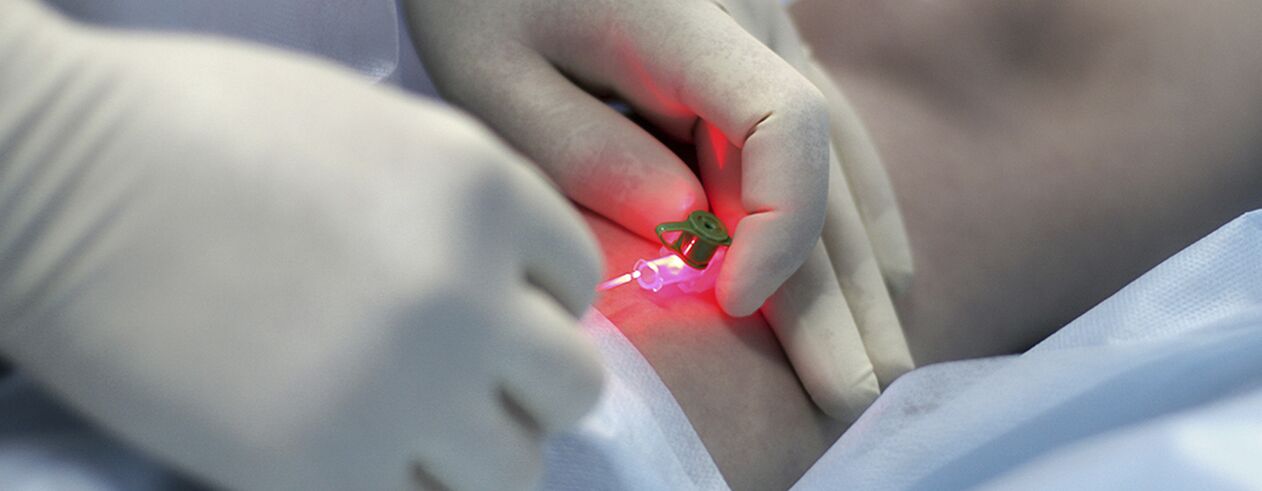
Перкутанна лазерна коагулация (PCL)
Това е метод, базиран на принципа на селективната фотокоагулация (фототермолиза), основана на различното поглъщане на лазерна енергия от различни телесни вещества. Характеристика на метода е безконтактността на тази технология. Фокусиращата приставка концентрира енергията в кръвоносния съд на кожата. Хемоглобинът в съда избирателно абсорбира лазерни лъчи с определена дължина на вълната. Под действието на лазер в лумена на съда настъпва разрушаване на ендотела, което води до слепване на стените на съда.
Ефективността на PLC директно зависи от дълбочината на проникване на лазерното лъчение: колкото по-дълбоко е съдът, толкова по-дълга трябва да бъде дължината на вълната, поради което PLC има доста ограничени показания. При съдове с диаметър над 1, 0-1, 5 mm микросклеротерапията е най-ефективна. Като се има предвид разширеното и разклонено разпространение на паякообразните вени по краката, променливият диаметър на съдовете, в момента активно се използва комбиниран метод на лечение: на първия етап се извършва склеротерапия на вени с диаметър над 0, 5 mm, след това лазер се използва за отстраняване на останалите "звездички" с по-малък диаметър.
Процедурата е практически безболезнена и безопасна (не се използват охлаждане на кожата и анестетици), тъй като светлинатаапаратсе отнася за видимата част на спектъра, а дължината на вълната на светлината се изчислява така, че водата в тъканите да не завира и пациентът да не се изгори. При пациенти с висока чувствителност към болка се препоръчва предварително нанасяне на крем с локален анестетичен ефект. Еритемата и отокът изчезват след 1-2 дни. След курса, за около две седмици, някои пациенти могат да получат потъмняване или изсветляване на третираната област на кожата, което след това изчезва. При хора със светла кожа промените са почти незабележими, но при пациенти с тъмна кожа или силен загар рискът от такава временна пигментация е доста голям.
Броят на процедурите зависи от сложността на случая - кръвоносните съдове са на различна дълбочина, лезиите могат да бъдат незначителни или да заемат доста голяма повърхност на кожата - но обикновено не повече от четири сесии лазерна терапия (5-10 минути всеки) са необходими. Максималният резултат за толкова кратко време се постига благодарение на уникалната "квадратна" форма на светлинния импулс на апарата, което повишава неговата ефективност в сравнение с други апарати, като същевременно намалява възможността от странични ефекти след процедурата?
хирургия
Хирургическата интервенция е единственото радикално лечение при пациенти с разширени вени на долните крайници. Целта на операцията е да се елиминират патогенетичните механизми (венозно-венозен рефлукс). Това се постига чрез отстраняване на основните стволове на голямата и малката сафенозна вена и лигиране на некомпетентните комуникиращи вени.
Хирургичното лечение на разширени вени има стогодишна история. Преди и много хирурзи все още използваха големи разрези по хода на разширени вени, обща или спинална анестезия. Следите след такава "минифлебектомия" остават напомняне за операцията за цял живот. Първите операции на вените (според Шаде, според Маделунг) бяха толкова травматични, че вредата от тях надвишаваше вредата от разширените вени.
През 1908 г. американски хирург предлага метод за изтръгване на вена сафена с помощта на твърда метална сонда с маслина и изваждане на вена. В подобрен вид този метод на операция за отстраняване на разширени вени все още се използва в много държавни болници. Варикозните притоци се отстраняват чрез отделни разрези, както е предложено от хирурга Нарат. Така класическата флебектомия се нарича метод на Babcock-Narata. Флебектомията на Phlebcock-Narath има недостатъци - големи белези след операцията и нарушена чувствителност на кожата. Работоспособността се намалява с 2-4 седмици, което затруднява съгласието на пациентите за хирургично лечение на разширени вени.
Флеболозите от нашата мрежа от клиники разработиха уникална технология за лечение на разширени вени за един ден. Трудните случаи се обработват с помощта накомбинирана техника. Основните големи варикозни стволове се отстраняват чрез инверсионен стрипинг, който включва минимална намеса чрез мини-разрези (от 2 до 7 mm) на кожата, които практически не оставят белези. Използването на минимално инвазивни техники включва минимална травма на тъканите. Резултатът от нашата операция е премахване на разширени вени с отличен естетичен резултат. Извършваме комбинирано оперативно лечение под пълна венозна или спинална анестезия, като максималният болничен престой е до 1 ден.
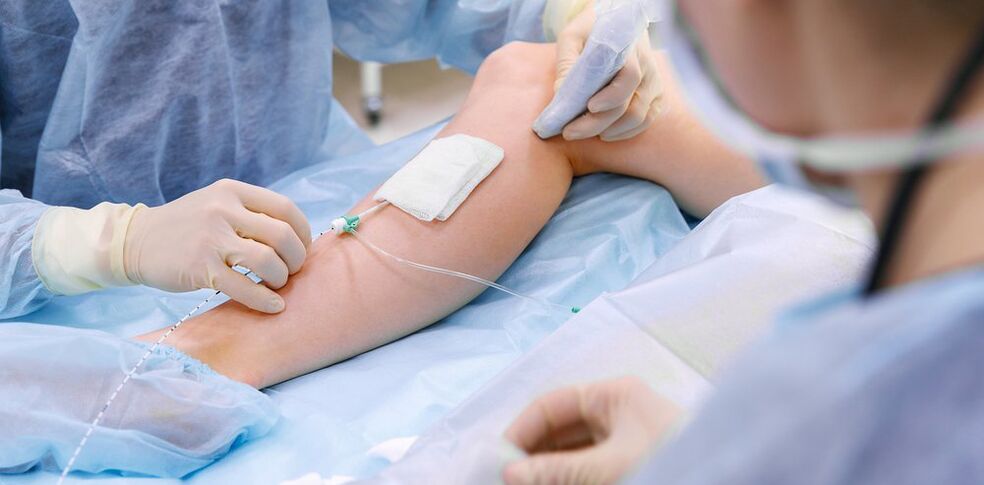
Хирургичното лечение включва:
- Кросектомия - пресичане на вливането на ствола на голямата вена сафена в дълбоката венозна система
- Стрипинг - отстраняване на варикозен фрагмент от вена. Отстранява се само варикозно-трансформираната вена, а не цялата вена (както в класическия вариант).
Всъщностминифлебектомиядойде да замени метода за отстраняване на разширените притоци на главните вени според Нарата. Предварително по хода на варикса се правят кожни разрези от 1-2 до 5-6 см, през които се идентифицират и отстраняват вените. Желанието да подобрят козметичния резултат от интервенцията и да могат да премахват вените не чрез традиционни разрези, а чрез мини-разрези (пункции), принудиха лекарите да разработят инструменти, които им позволяват да правят почти същото чрез минимален дефект на кожата. Така се появиха различни по големина и конфигурация комплекти флебектомични "куки" и специални шпатули. И вместо обичайния скалпел за пробиване на кожата, те започнаха да използват скалпели с много тясно острие или игли с достатъчно голям диаметър (например игла, използвана за вземане на венозна кръв за анализ с диаметър 18G). В идеалния случай следата от пункция с такава игла след известно време е практически невидима.
При някои форми на разширени вени лекуваме амбулаторно с локална анестезия. Минималната травма по време на минифлебектомия, както и малък риск от интервенция, позволяват тази операция да се извърши в дневна болница. След минимално наблюдение в клиниката след операцията пациентът може да бъде оставен да се прибере сам. В следоперативния период се поддържа активен начин на живот, насърчава се активно ходене. Временната нетрудоспособност обикновено е не повече от 7 дни, след което е възможно да започнете работа.
Кога се използва микрофлебектомия?
- С диаметър на разширените стволове на голяма или малка сафенозна вена повече от 10 mm
- След прекаран тромбофлебит на основните подкожни стволове
- След реканализация на ствола след други видове лечение (EVLK, склеротерапия)
- Отстраняване на много големи индивидуални разширени вени.
Може да бъде самостоятелна операция или да бъде част от комбинираното лечение на разширени вени, комбинирано с лазерно лечение на вени и склеротерапия. Тактиката на приложение се определя индивидуално, като винаги се вземат предвид резултатите от ултразвуковото дуплексно сканиране на венозната система на пациента. Микрофлебектомията се използва за премахване на променени по различни причини вени с различни локализации, включително тези по лицето. Професор Варади от Франкфурт разработи своите удобни инструменти и формулира основните постулати на съвременната микрофлебектомия. Методът за флебектомия на Варади дава отличен козметичен резултат без болка и хоспитализация. Това е много старателна, почти бижутерска работа.
След операция на вените
Следоперативният период след обичайната "класическа" флебектомия е доста болезнен. Понякога големи хематоми са обезпокоителни, има оток. Заздравяването на рани зависи от хирургическата техника на флеболога, понякога има изтичане на лимфа и продължително образуване на забележими белези, често след голяма флебектомия има нарушение на чувствителността в областта на петата.
Обратно, след минифлебектомия раните не изискват зашиване, тъй като това са само пункции, няма усещане за болка и в нашата практика не се наблюдава увреждане на кожните нерви. Въпреки това, такива резултати от флебектомия се постигат само от много опитни флеболози.
Записване на час за флеболог
Не забравяйте да се консултирате с квалифициран специалист в областта на съдовите заболявания.

















